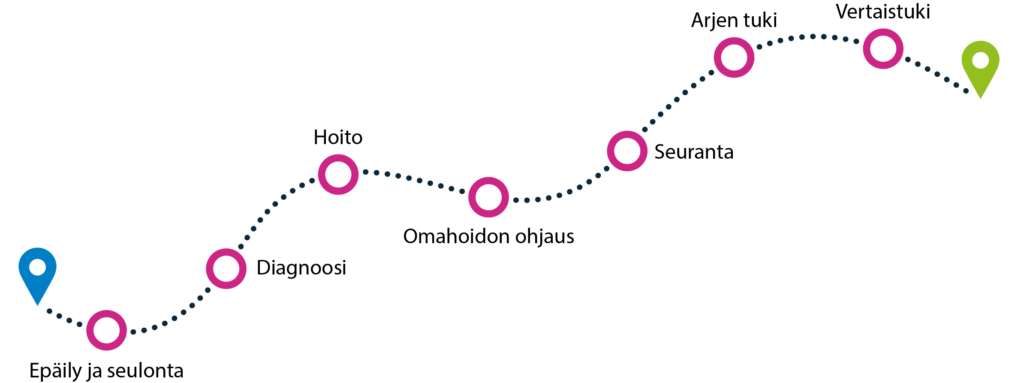
Palvelupolkumalli
Kuntien ja hyvinvointialueiden hyvinvoinnin ja terveyden edistämisen toimien (HYTE) indikaattorina 65 vuotta täyttäneiden osalta ovat kaatumishoitojaksojen ja lonkkamurtumien määrät. Kaatumishoitojaksojen ja lonkkamurtumien määrän vähentämisessä tärkeässä roolissa on osteoporoosin hyvä hoito.
Palvelupolku on hoitosuosituksiin perustuva kannanotto hoitopäätösten tueksi ja työnjaon selkeyttämiseksi. Osteoporoosia sairastavan palvelupolun tavoitteena on, että sairastava hoidetaan yhdessä niin, että hän saa vaikuttavan hoidon oikeaan aikaan ja oikeassa paikassa niin, että saavutetaan mahdollisimman suuri terveyshyöty.
Osteoporoosia on vaikea ennakoida, koska luuston haurastumista ei itse yleensä huomaa. Usein ensimmäinen oire on luun murtuma. Arvioiden mukaan 65 vuotta täyttäneistä noin 44 %:lla on alentunut luuntiheys (eli osteoporoosin esiaste osteopenia tai osteoporoosi). Osteoporoosin toteaminen ja hoidon aloittaminen ennen murtumaa on parasta ennakoivaa hoitoa.
Osteoporoosin riskiä epäiltäessä voi täyttää riskikyselyn (esim. tulosta Luustoliiton Minuutin luustoterveystesti tai tee sama testi verkossa).
- ikääntyminen (luuston haurastuminen liittyy ikääntymiseen, mutta tähän pystyy vaikuttamaan omilla elintavoilla)
- naissukupuoli
- tuntematon taustasyy
Lue lisää primaarisesta osteoporoosista Luustoliiton verkkosivuilta
- monet eri sairaudet (mm. nivelreuma, keliakia, syövät)
- jotkin lääkkeet (esim. vahva ja pitkään kestänyt kortisonihoito, epilepsialääkkeet)
- perimä (vaikka luusto periytyy, elintavoilla on tärkeä rooli)
Lue lisää sekundaarisesta osteoporoosista Luustoliiton verkkosivuilta
Luustoliiton kirjallisia potilasohjeita eri sairauksia varten
SEULONTA
Pienerginen murtuma on yleensä ensimmäinen oire osteoporoosista, jonka vuoksi kaikki pienenergiaisen murtuman saaneet tulisi seuloa. Etenkin arjen tilanteissa pienienergisen luunmurtuman saaneet kaikki yli 50-vuotiaat pitäisi tutkia mahdollisen osteoporoosin varalta. Esimerkiksi Kymenlaakson hyvinvointialueella tutkitaan pienienergisen murtuman saaneet 50 v. täyttäneet naiset ja 60 v. täyttäneet miehet. Terveysportti: Matalaenergisten murtumien sekundaariprevention hoitoketju (Vieraile ulkoisella sivustolla. Linkki avautuu uuteen välilehteen.).
Nikamamurtumien tunnistaminen olisi tärkeää, koska ne eivät aina ole kivuliaita, tai selkäkipua ei osata liittää osteoporoosiin. On sangen yleistä, että nikamamurtumat löydetään sattumalta.
Myös pituuden lyhentyminen (≤ 4 cm) tai selkärangan taipuminen eteenpäin voivat olla merkkejä osteoporoosista. Niinpä pituuden säännöllinen seuranta ikääntyneillä on tärkeää.
Myös seuraavat asiat voivat johtaa siihen, että potilas siirtyy osteoporoosin palvelupolulle:
- pienenergiainen lonkka- tai nikamamurtuma
- muu pienenergiainen murtuma (esim. rannemurtuma)
- luuntiheysmittauksessa todetaan osteoporoosi/osteopenia
- murtumariski suurentunut, mutta luuntiheysmittausta ei ole saatavilla
- glukortikoidihoitoa hoitoa saavat potilaat
Henkilön esitiedoilla, kliinisellä tutkimuksella ja laboratoriotutkimuksilla sekä mahdollisella röntgentutkimuksella ja luubiopsialla on tärkeä merkitys osteoporoosin diagnosoinnissa. Osteoporoosi diagnoosin tulee perustua ensisijaisesti luuntiheyteen, joka mitataan DXA:n avulla. Diagnoosiksi voi tulla osteopenia (osteoporoosin esiaste) tai osteoporoosi. Osteoporoosi voidaan jakaa vielä mittaustulosten perusteella esimerkiksi vaikeaan osteoporoosiin (= murtumaosteoporoosi), jolloin osteoporoosiin liittyy yksi tai useampi murtuma.
DXA eli luuntiheysmittaus perustuu matalaenergiseen röntgensäteilyyn. Sen röntgenannos on huomattavasti pienempi kuin saman alueen tavanomaisessa röntgenkuvauksessa. Luuntiheys mitataan lannerangasta ja/tai reisiluun yläosasta.
Iäkkäillä henkilöillä reisiluun yläosan mittaus on parempi vaihtoehto kuin lannerangan mittaus, koska iäkkäiden merkittävin murtuma on lonkkamurtuma. Lisäksi selkänikamien kulumat ja mahdolliset kasaan painumat sekä aortan kalkkiutumat heikentävät mittaustuloksen luotettavuutta.
Luulääkityksen aloitus voidaan tehdä suoraan ilman DXA-tutkimusta, jos potilas on iäkäs nikama- ja lonkkamurtumapotilas tai jos syövän aiheuttama patologinen murtuma ja muut sekundaarisen osteoporoosin syyt on suljettu pois.
Laskurilla tunnistetaan murtumavaarassa olevat potilaat, jotta heidät voidaan saattaa tehokkaan hoidon piiriin. Kliinisten riskitekijöiden (esim. ikä, painoindeksi, luuntiheysmittaustulos) avulla laskuri laskee sekä lonkkamurtuman että merkittävien osteoporoottisten murtumien (lonkkamurtuma, kliininen nikama-, olkaluu- ja rannemurtuma) kymmenvuotistodennäköisyyden. Voit tutustua FRAX-murtumariskilaskuriin täällä (Vieraile ulkoisella sivustolla. Linkki avautuu uuteen välilehteen.). Vuonna 2025 on julkaistu myös maksullinen FRAXplus -murtumariskilaskuri, joka huomioi FRAX-murtumariskilaskuria tarkemmin mm. kortisonihoidon annoksen, diabeteksen, aiempien murtumien määrän ja viimeisimmän murtuman aikajänteen ja sijainnin. FRAXplus-laskuriin voit tutustua tarkemmin täällä (Vieraile ulkoisella sivustolla. Linkki avautuu uuteen välilehteen.).
Laboratoriokokeet ovat tärkeitä tutkittaessa, onko kyseessä primaarinen vai sekundaarinen osteoporoosi. On tärkeää pyrkiä hoitamaan mahdollinen osteoporoosia aiheuttava syy, jotta luusto voi paremmin.
Osteoporoosia sairastavan tärkeimmistä laboratoriokokeista voi lukea Osteoporoosi: Käypä Hoito -suosituksen taulukosta (Vieraile ulkoisella sivustolla. Linkki avautuu uuteen välilehteen.).
Diagnoosin jälkeen on tärkeää, että ammattilaisella on aikaa kertoa potilaalle, millainen sairaus osteoporoosi on ja miten potilas voi hoitaa osteoporoosiaan. Hoito vaihtelee sen mukaan, mitä kautta osteoporoosi diagnoosiin on päädytty (kts. vaihtoehtoja alla).
Terveydenhuoltolain mukaan pitkäaikaissairailla tulee olla laadittuna henkilökohtainen hoitosuunnitelma. Sen lisäksi, että hoitosuunnitelmalla voidaan koordinoida ja suunnitella potilaan hoitoa, se sitouttaa, motivoi ja ohjeistaa potilasta omahoidossa. OmaKannasta voi lukea terveys- ja hoitosuunnitelman sisällöstä (Vieraile ulkoisella sivustolla. Linkki avautuu uuteen välilehteen.). Myös KäypäHoito -suosituksista löytyy terveys- ja hoitosuunnitelman perusteet (Vieraile ulkoisella sivustolla. Linkki avautuu uuteen välilehteen.) sekä esimerkki sen käytöstä.
Luulääkityksen aloitus voidaan tehdä suoraan ilman DXA-tutkimusta, jos potilas on iäkäs nikama- ja lonkkamurtumapotilas tai jos syövän aiheuttama patologinen murtuma ja muut sekundaarisen osteoporoosin syyt on suljettu pois. Lääkehoidon nopea aloitus on tärkeää niiden aiheuttaman korkean uusintamurtumariskin vuoksi. DXA-tutkimus on kuitenkin suositeltavaa aina tehdä, koska se auttaa hoidon tehon seurannassa. Tärkeä luuntiheysmittaus on etenkin silloin, jos eliniän ennuste on ≥ 5 v.
Lonkkamurtumien hoidosta löydät lisätietoja Lonkkamurtuma: Käypä Hoito -suosituksesta (Vieraile ulkoisella sivustolla. Linkki avautuu uuteen välilehteen.).
Jos luuntiheysmittauksessa todetaan osteoporoosi, aloitetaan luulääkehoito potilaan kokonaistilanteen mukaan.
Jos luuntiheysmittauksessa todetaan osteopenia harkitaan luulääkehoitoa, jos potilaalla on runsaasti kliinisiä murtuman riskitekijöitä. Riskiarvio tehdään FRAX-murtumariskilaskurilla. Hoidon aloituksessa voidaan käyttää NOGG-ohjeistoa (Vieraile ulkoisella sivustolla. Linkki avautuu uuteen välilehteen.).
Jos luuntiheysmittausta ei ole saatavilla ja FRAX-riskilaskurilla murtumariski on suuri, voidaan NOGG-ohjeiston perusteella harkita luulääkehoitoa.
Jos todetaan osteoporoosi (T-luku ≤ -2,5) aloitetaan luulääkehoito potilaan kokonaistilanteen ja murtumariskin mukaan.
Jos todetaan osteopenia (-2,5 < T-luku < -1) harkitaan luulääkehoitoa, jos potilaalla on runsaasti kliinisiä murtuman riskitekijöitä FRAX-murtumariskilaskurilla arvioituna. Hoidon aloituksessa voidaan käyttää NOGG-ohjeistoa (Vieraile ulkoisella sivustolla. Linkki avautuu uuteen välilehteen.).
Jos FRAX-riskilaskurilla murtumariski arvioidaan suureksi, voidaan NOGG-ohjeiston (Vieraile ulkoisella sivustolla. Linkki avautuu uuteen välilehteen.) perusteella harkita luulääkehoitoa.
Tehdään FRAX-riskilaskurilla murtumariskin arviointi ja harkitaan luuntiheysmittausta. Luuntiheysmittaus olisi hyvä kuitenkin tehdä ennen luulääkehoidon aloitusta, jotta hoidon tehon seuranta toteutuu. Tarvittaessa voidaan käyttää Osteoporoosi: Käypä Hoito -suosituksen GIO-hoitokaaviota (Vieraile ulkoisella sivustolla. Linkki avautuu uuteen välilehteen.).
Omahoidon ohjaukseen kuuluu niin ravitsemus- ja liikuntaneuvonta kuin neuvonta kaatumisten ehkäisemiseksi. Mikäli luulääkitys aloitetaan, tulisi potilaalle kertoa, miksi lääkehoito aloitetaan, mikä on lääkkeen vaikutusmekanismi, miten pitkään lääkehoito kestää ja mitä potilaan tulee tehdä, mikäli lääkehoidosta ilmenee haittoja.
Ravitsemuksessa luustoterveyden kulmakivinä ovat riittävä kalsiumin, proteiinin ja D-vitamiinin saanti. Monipuolinen, terveellinen sekä monenvärisiä kasviksia, hedelmiä ja marjoja sisältävä ravinto on myös tärkeää.
Kalsium antaa luille niiden lujuuden. Luusto toimii elimistön kalsiumvarastona. Jos ravinnosta ei saa päivittäin riittävästi kalsiumia, elimistö joutuu hyödyntämään kalsiumia luustosta. Tämä voi haurastuttaa luustoa.
Proteiinia tarvitaan mm. luuston ja lihaksiston kasvuun ja uusiutumiseen. Proteiini vaikuttaa myös D-vitamiinin aktivoitumiseen elimistössä. Eri proteiiniin lähteitä kannattaa käyttää monipuolisesti.
D-vitamiini auttaa kalsiumia imeytymään ja tukee luukudoksen uusiutumista. Osteoporoosia sairastaessa D-vitamiinitasot tulee mitata verikokeella (kalsidoli), jonka kautta voidaan määritellä henkilökohtainen D-vitamiinilisä.
Tarvittaessa potilas tulee ohjata ravitsemusterapeutin vastaanotolle (esimerkiksi ruoka-aineallergiatilanteissa, vajaaravitsemusta epäiltäessä jne.).
Lue lisää osteoporoosia sairastavan ravitsemuksesta Luustoliiton verkkosivuilta
Liikunta on välttämätöntä luustolle. Luustoa vahvistava liikunta ylläpitää luun vahvuutta aikuisiässä ja hidastaa luun menetystä ikääntyessä. Osteoporoosia sairastavalle sopivia lajeja ovat esim. kävely, tanssi, erilaiset jumpat sekä lihasvoimaharjoittelu. Osteoporoosia sairastavalle ei suositella voimakkaita iskuja, ponnistuksia tai repiviä liikkeitä sisältäviä liikuntamuotoja. Myös voimakkaita selkärangan taivutuksia ja kiertoja on hyvä välttää. Luonnolliset liikkeet ovat tärkeitä.
Mikäli potilaalla on esim. nikamamurtuma, on hyvä ohjata potilas ensin asiaan perehtyneen fysioterapeutin ohjaukseen turvallisen liikkumisen varmistamiseksi.
Kunnissa on tarjolla liikuntaneuvontaa, josta voi saada ohjausta, tukea ja tietoa kunnan liikuntatarjonnasta. Alueellisissa luustoyhdistyksissä on usein tarjolla luustokuntoutujalle sopivia liikuntaryhmiä.
Liikettä osteoporoosista huolimatta työikäisille – Luustoliiton ja UKK-instituutin tekemä esite
Liikettä osteoporoosista huolimatta yli 65-vuotialle – Luustoliiton ja UKK-instituutin tekemä esite
Ikääntyneillä, joilla luuntiheys on yleisesti pieni, kaatumisen merkitys murtuman ja erityisesti lonkkamurtuman riskitekijänä on merkittävä.
Kaatumisriskiä voi lisätä myös henkilön lääkitys, joten lääkityksen säännöllinen tarkistaminen mahdollisten kaatumisille altistavien lääkkeiden osalta on tärkeää. Kaikki keskushermostoon vaikuttavat lääkkeet (PKV, ns. ”kolmiolääke”) lisäävät kaatumisriskiä. Osa sydän- ja verisuonilääkkeistä sekä masennuslääkkeistä voivat vaikuttaa verenpainetta alentavasti, joka myös altistaa kaatumiselle. Monilääkitys eli useiden lääkkeiden käyttäminen samanaikaisesti lisää myös oleellisesti riskiä kaatumiselle.
Päihteiden käyttö lisää kaatumisriskiä. Alkoholin käytön vaikutuksen voimakkuus riippuu mm. iästä, nautitun alkoholin määrästä, ihmisten terveydentilasta, sukupuolesta sekä mahdollisista lääkityksistä. Alkoholi lamaa keskushermostoa sekä heikentää aistien toimintaa. Eri sairaudet ja lääkitykset yhdessä alkoholin kanssa voivat lisätä kaatumis- ja tapaturmariskiä merkittävästi.
Lue Luustoliiton vinkit kaatumisen ehkäisyyn ja murtumariskin vähentämiseen
Hyvän suuhygienian toteuttaminen kuuluu jokaiselle. Säännöllisissä hammastarkastuksissa on potilaan syytä käydä oman suun hoitosuunnitelman mukaan. Etenkin ikääntyneillä suun hyvä hoito on tärkeää lääkitysten ja mahdollisten toimenpiteiden vuoksi sekä monien sairauksien ehkäisemiseksi.
Etenkin osteoporoosilääkityksen aikana hyvä suuhygienia ja säännölliset hammastarkastukset on hyvä muistaa!
Luulääkitys voidaan joissakin tilanteissa aloittaa ilman suun tarkastusta, mutta se on erittäin tärkeää toteuttaa jossakin vaiheessa – jos ei ennen lääkityksen aloitusta, sitten pian sen alettua.
- Potilas ohjataan varaamaan aika hammashoitoon: lähete ortopantomografia (OPTG)-kuviin ja aika hammaslääkärin tarkastukseen
- Yksityishammaslääkärin tarkastuksesta potilas toimittaa kirjallisen todistuksen (½-1 vuoden sisään tehty tarkastus ja OPTG riittävät)
Osteoporoosilääkitys määräytyy osteoporoosia sairastavan henkilökohtaisen murtumariskin perusteella. Hoidon tavoitteena on luunmurtumien, erityisesti nikama- ja lonkkamurtumien, ehkäisy. Varsinaisten luulääkkeiden sijaan voidaan myös käyttää sukuhormonihoitoja naisilla varsinkin 50 ja 60 ikävuoden välillä, kun niillä on myös muu hoidon aihe, kuten hoitoa vaativat vaihdevuosioireet.
Niin kutsuttuina ensilinjan lääkkeinä käytetään yleensä bisfosfonaattilääkeryhmän lääkkeitä tai denosumabia. Teriparatidia ja romosoturmabia käytetään nk. toisen linjan lääkkeinä. Osteoporoosilääkityksen kesto on tavallisesti 3–5 vuotta, jonka jälkeen lääkityksen tarve arvioidaan uudestaan. Toisen linjan lääkkeet ovat tästä poikkeus: teriparatidin maksimikäyttöaika on kaksi vuotta ja romosotsumabin yksi vuosi. Osteoporoosilääkityksen tehoa seurataan luuntiheysmittauksilla.
Osteoporoosilääkityksen vaihtoehdot:
- Bisfosfonaatit
- Denosumabi
- Teriparatidi
- Romosotsumabi
Osteoporoosilääkkeistä voit lukea lisää Luustoliiton verkkosivuilta
Omahoidon ohjauksessa voi käyttää apuna Luustoliiton materiaaleja. Niitä voi tulostaa tai tilata omaan toimipisteeseen.
Osteoporoosin omahoito -esite kokoaa tärkeimmät asiat tiiviisti.
Löytöretki omahoitoon -esite sisältää osteoporoosin omahoidon kokonaisuuden ja vertaisten kommentteja.
Osteoporoosin perus- ja lääkehoito -esite kertoo perus- ja lääkehoidosta, eri lääkevaihtoehdoista ja hoidon tehon seurannasta.
Luustoliiton sivuilta löydät Osteoporoosin itsehoitopolun.
Hoitosuunnitelman seuranta ja päivitys tarvittaessa ovat oleellinen asia myös osteoporoosin hoidon seurannassa. Hoidon tehon seuranta tapahtuu luustontiheysmittausten kautta.
DXA-kontrolli tehdään 2-5 vuoden kuluttua.
DXA-kontrolli tehdään luulääkityksen vuoksi 2-3 vuoden kuluttua.
Arkeen liittyy monia asioita omahoidon toteutuksen lisäksi. Omaan arkeen voi saada tukea niin kunnan ja hyvinvointialueen palveluista kuin järjestöjen toiminnasta. Omahoidon toteuttaminen helpottuu saadessa tukea ympäristöstä.
Liikuntaneuvontaa antavat liikuntaneuvojat ja liikunnanohjaajat sekä fysioterapeutit ja terveydenhoitajat. Liikuntaneuvontaa voi kysyä niin kunnista kuin hyvinvointialueeltakin. Liikuntaneuvonta on tarkoitettu henkilöille, jotka tarvitsevat tukea liikkumisen aloittamiseen tai ylläpitämiseen.
Liikuntaneuvoja voi myös neuvoa alueen luustoyhdistyksen liikuntatoimintaan tai muiden järjestöjen liikuntapalveluihin. Alueella voidaan järjestää myös kohdennettuja liikuntaryhmiä kaatumisen ehkäisemiseksi. Erilaisia liikuntaryhmiä voi etsiä myös hyvinvointialueen HYTE-palvelutarjottimelta.
Liikuntaneuvonnan muistilista: osteoporoosi ja osteopenia – tehty yhteistyössä Luustoliiton ja UKK-instituutin kanssa.
Fysioterapeuttien erityisosaamisalueita ovat liikkuminen, toimintakyky ja terveyden edistäminen. Fysioterapia edistää yksilön aktiivista osallistumista kehittämällä, ylläpitämällä ja palauttamalla tämän terveyttä, liikkumiskykyä, fyysistä aktiivisuutta ja toimintakykyä koko eliniän ajan. Fysioterapeutin työ on asiakaslähtöistä ja näyttöön perustuvaa.
Murtuman saanut voidaan ohjata fysioterapiaan yksilöllisen tarpeen mukaan kuntoutumisprosessin edistämiseksi. Joillakin hyvinvointialueilla on mahdollista hakeutua fysioterapia käynnille myös ilman lähetettä. Joidenkin murtumien jälkeen (esim. nikamamurtumat) voidaan ohjata fysioterapiaan automaattisesti. Lonkkamurtuma: Käypä Hoito -suosituksesta löytyy suositus lonkkamurtumapotilaan hoidon ja kuntoutuksen järjestämiseksi (Vieraile ulkoisella sivustolla. Linkki avautuu uuteen välilehteen.). Fysioterapiassa arvioidaan myös mahdollisten apuvälineiden tarve.
Ravitsemusterapeutin palvelut voivat joskus olla aiheellisia, etenkin jos henkilöllä on haasteellinen ruoka-aineallergia, kyseessä on vajaaravitsemustila tai mikäli sairastaa osteoporoosin lisäksi myös tulehduksellista suolistosairautta.
Neuvonnasta saa tietoa kotiin saatavista palveluista, apuvälineistä ja taloudellisen tuen hakemisesta. Hyvinvointialueilla toimii asiakas- ja palveluneuvontaa eri kohderyhmille (esimerkiksi ikäihmisten palveluohjaus). Palveluohjauksessa edistetään asiakkaan terveyttä ja hyvinvointia elämän erilaisissa muutos- ja siirtymävaiheissa. Palveluohjaaja kartoittaa asiakkaan tilanteen kokonaisvaltaisesti, huolehtii asiakkaan tarvitsemien palvelujen hankkimisesta sekä valvoo, että asiakkaan asiat etenevät suunnitelman mukaisesti.
Luustokurssi on Luustoliiton kehittämä ja toteuttama avo- ja ryhmämuotoinen toimintamalli, joka on kohdennettu henkilöille, joilla on todettu osteoporoosi tai osteopenia.
Luustokursseja järjestetään paikkakunnilla, joissa julkisen sektorin sote- tai hyte ammattilaiset ovat käyneet Luustoliiton kurssiohjaajakoulutuksen ja lähteneet yhteistyöhön mukaan.
Luustokurssi on viiden tapaamiskerran tavoitteellinen kokonaisuus. Luustokurssin tavoitteena on tukea osallistujia osteoporoosin omahoidossa ja antaa tietoa, taitoa sekä motivaatiota toteuttaa omahoitoa omassa arjessa. Kurssilla yhdistyy ammattilaisohjaus ja vertaistuki. Lisätietoa tulevista Luustokursseista löydät Luustoliiton verkkosivuilta.
Mikäli alueella ei ole kurssitoimintaa, voi hakeutua Luustoliiton verkko-, etä- tai yhteistyökurssille.
Vertaistuella tarkoitetaan vastavuoroista apua ja tukea, jota samankaltaisessa elämäntilanteessa olevat henkilöt yhdessä jakavat. Vertaisen kanssa jaetut kokemukset ja tuki ovat se omahoidon kulmakivi, jota ammattilainen ei pysty tarjoamaan.
Luustoyhdistyksissä ihmiset tapaavat toisiaan ja vaihtavat näissä tilanteissa ajatuksia toistensa kanssa. Osassa yhdistyksiä järjestetään vertaistuki-iltoja tai -ryhmiä. Luustoyhdistyksissä saatetaan järjestää Luustopiiri -ryhmiä. Luustopiiri on teemallinen vertaistukiryhmä, jossa osteoporoosia sairastavat saavat tietoa osteoporoosista ja omahoidon merkityksestä sekä oppivat toistensa kokemuksista. Useissa yhdistyksissä on nimettyjä vertaistukihenkilöitä, joihin voi olla suoraan yhteydessä. Suomen Luustoliitolla on jäsenyhdistyksiä ympäri Suomen.
Luustoyhdistykset löydät Luustoliiton verkkosivujen kautta
Tutustu vertaisten tarinoihin vertaistuen antamisesta ja saamisesta
Palvelupolkumalli on toteutettu Luustoliiton Osteoporoositietoutta ja vertaistukea alueille (OVA) -hankkeessa. Mallia kehitetään tarvittaessa, ja voitkin antaa mallista palautetta erillisellä lomakkeella (Vieraile ulkoisella sivustolla. Linkki avautuu uuteen välilehteen.).
Palvelupolkumallin löydät myös Innokylästä (Vieraile ulkoisella sivustolla. Linkki avautuu uuteen välilehteen.).

